Télécharger la fiche
La maladie naviculaire
 La maladie naviculaire, qu’il est plus juste en réalité d’appeler syndrome naviculaire ou syndrome podotrochléaire, est la cause la plus fréquente de boiterie chronique du pied. Il s’agit d’une intolérance à l’extension phalangienne due à une lésion de l’appareil podotrochléaire. Même si elle survient surtout chez les chevaux de sport et de loisirs, elle peut atteindre les chevaux de tout âge et de toute race. La conformation du cheval et son utilisation sportive intensive contribuent à l’apparition de la maladie, mais une ferrure inadaptée peut aussi être à l’origine du problème.
La maladie naviculaire, qu’il est plus juste en réalité d’appeler syndrome naviculaire ou syndrome podotrochléaire, est la cause la plus fréquente de boiterie chronique du pied. Il s’agit d’une intolérance à l’extension phalangienne due à une lésion de l’appareil podotrochléaire. Même si elle survient surtout chez les chevaux de sport et de loisirs, elle peut atteindre les chevaux de tout âge et de toute race. La conformation du cheval et son utilisation sportive intensive contribuent à l’apparition de la maladie, mais une ferrure inadaptée peut aussi être à l’origine du problème.
Rappel sur l’appareil podotrochléaire
L’appareil podotrochléaire est formé :
- de l’os sésamoïde distal (os naviculaire), petit os coincé entre les 2e et 3e phalanges ;
- des petits ligaments sésamoïdiens courts qui relient l’os sésamoïde aux deux dernières phalanges, assurant ainsi sa stabilité ;
- du tendon fléchisseur profond du doigt (TFPD ou tendon perforant) ;
- de la bourse podotrochléaire qui permet le glissement du tendon perforant au contact de l’os sésamoïde, qui sert en quelque sorte de « poulie de renvoi » pour le TFPD.
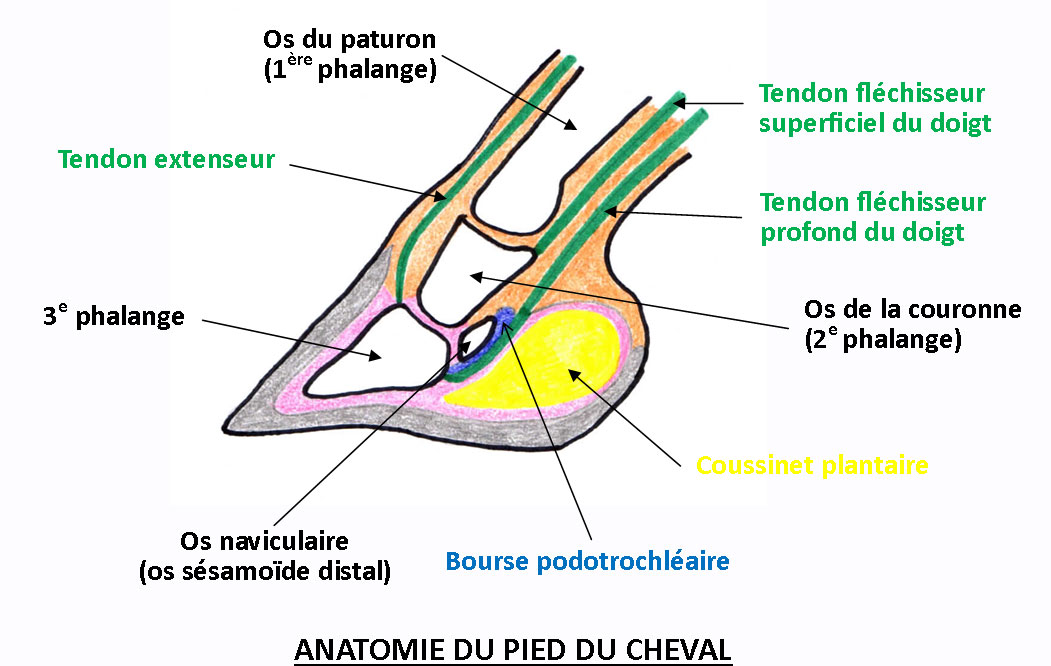
Le syndrome naviculaire est la conséquence d’une lésion de l’os naviculaire : déminéralisation (perte de matière osseuse) ou exostose (apparition d’excroissances osseuses à la surface de l’os). Cette lésion provoque une irritation ou une inflammation des structures qui l’entourent : articulation naviculaire, tendon fléchisseur profond et ligaments sésamoïdiens. Selon la ou les formation(s) anatomique(s) atteinte(s), la maladie naviculaire prend donc une forme osseuse, articulaire, ligamentaire, tendineuse ou mixte (association de plusieurs formes).
Symptômes
Les premiers symptômes apparaissent généralement entre 5 et 10 ans. La maladie naviculaire se manifeste par une boiterie à froid. Elle évolue progressivement sur plusieurs mois, voire plusieurs années, avec des périodes de rémission et d’aggravation. Une apparition brutale et des épisodes de crise aiguë sont également possibles. Les membres antérieurs sont les plus souvent touchés (la maladie naviculaire est très rare sur les membres postérieurs). Au repos, le cheval adopte une position assez caractéristique visant à soulager la douleur : il porte le pied vers l’avant (en protraction) et/ou sur le côté (en abduction).
> Le cheval adopte la même position antalgique en cas de fourbure chronique ou d’abcès de pied.
La forme du pied se modifie au bout de plusieurs mois d’évolution de la maladie : il se contracte, les talons se resserrent, la sole et les lacunes se creusent et la fourchette s’atrophie. On parle alors d’encastelure ou de « pied contracté ».
> Cette modification anatomique se rencontre dans la plupart des affections chroniques douloureuses du pied.
Diagnostic
Le diagnostic est souvent porté assez tardivement, parce que la maladie naviculaire étant généralement bilatérale, les asymétries d’allure, de morphologie ou d’attitude ne se remarquent pas toujours, jusqu’au moment où l’un des côtés devient plus douloureux que l’autre. De plus, les propriétaires d’un cheval qui présente une boiterie chronique ont tendance à le mettre spontanément au repos et à lui administrer des anti-inflammatoires, ce qui masque les symptômes.
Quelques signes évocateurs d’une maladie naviculaire :
- les allures sont raccourcies (l’amplitude de la foulée est réduite par une diminution de la propulsion du membre affecté visant à réduire les chocs sur les talons douloureux) ;
- la boiterie est plus importante à froid et sur un sol dur. Elle diminue à chaud et sur un sol meuble ;
- l’asymétrie d’allure s’accentue sur un petit cercle à main correspondante au pied le plus douloureux ;
- le cheval tolère difficilement l’extension interphalangienne (test de la planche positif).
Pour confirmer la localisation de la lésion, le vétérinaire pratique une anesthésie nerveuse digitale distale (injection au niveau du paturon) pour insensibiliser l’appareil podotrochléaire : s’il s’agit bien d’un syndrome naviculaire, le cheval ne boite plus. Attention, cet examen ne peut être réalisé que si des radiographies préalables ont montré l’absence de fracture de l’os sésamoïde : une fracture pourrait s’aggraver si le cheval pose son pied sans ressentir aucune douleur.
Enfin, le diagnostic précis des lésions repose forcément sur la réalisation de radiographies (pour visualiser les lésions osseuses) et d’échographie (pour visualiser les lésions tendineuses et ligamentaires).
Traitement
Le traitement dépend de la cause du syndrome et nécessite un diagnostic précis des lésions. Les médicaments soulagent la douleur et freinent l’évolution du syndrome naviculaire, mais ils ne peuvent guérir le cheval : la maladie naviculaire est incurable et irréversible.
La pose de fers orthopédiques
Est la base du traitement de la maladie naviculaire. Le but est de diminuer l’extension interphalangienne distale en soutenant les talons, de soulager la fourchette et de faciliter le roulement du pied autour de la pince. On utilise généralement des fers « en œuf » (fer ovale fermé et biseauté sur les bords) ou des fers à pince relevée et à éponges épaissies.
Les anti-inflammatoires non stéroïdiens (AINS)
Sont administrés par voie orale pour calmer la douleur, mais leur utilisation ne peut être envisagée à long terme en raison des effets secondaires de ces molécules (risque d’apparition d’ulcères gastriques en particulier). D’autres molécules comme les corticoïdes ou l’acide hyaluronique sont utilisées en infiltration directement dans l’articulation interphalangienne distale ou dans la bourse podotrochléaire. Enfin, l’acide tiludronique en perfusion donne souvent de bons résultats. Attention, pour le cheval ayant une activité sportive en compétition, les AINS et les corticoïdes sont considérés comme des substances dopantes.
L’activité physique doit être adaptée au handicap.
Le cheval peut travailler à partir du moment où il est ferré avec un fer orthopédique, sur un sol meuble. Il faut éviter les sols durs et les voltes trop serrées. L’échauffement doit être long et progressif.
En cas d’échec des traitements, une névrectomie digitale peut être envisagée.
Cette intervention chirurgicale consiste à sectionner les nerfs digitaux palmaires (médial et latéral) qui passent superficiellement au niveau du paturon. Bien sûr, il faut auparavant avoir vérifié que la boiterie disparaît bien après anesthésie des nerfs digitaux ! Elle ne doit être envisagée qu’en dernier recours, en raison des nombreux inconvénients et risques : récidives (par régénération du nerf après plusieurs années), perte de sensibilité des pieds (ce qui augmente le risque de chute, notamment sur les terrains accidentés, et masque les symptômes d’affections podales comme les abcès ou le pourrissement de la fourchette), apparition de troubles vasculaires ou rupture du tendon perforant pouvant entraîner la chute du sabot. Elle n’est possible que pour les chevaux sortis de la compétition car considérée comme un dopage chirurgical.
Pronostic
Il dépend de la réponse du cheval au traitement, du type de lésion et de l’âge d’apparition de la maladie. Plus la maladie apparaît tôt (avant 6 ans), et plus le pronostic est réservé sur le long terme.
Prévention
Quelques mesures permettent de prévenir l’apparition du syndrome naviculaire :
- faire travailler le cheval de façon régulière et modérée. L’exercice doit être adapté à l’âge et à la condition physique du cheval ;
- éviter les sauts répétés, le travail sur un sol dur et irrégulier et, d’une façon générale, tout effort violent sur un cheval non échauffé et non entraîné ;
- fournir une ration équilibrée en calcium et en phosphore ;
- surveiller les aplombs et parer régulièrement les pieds. Les chevaux ayant les pieds plats avec une pince longue et peu de talons sont prédisposés au syndrome naviculaire car cette conformation de pied met en contrainte l’appareil podotrochléaire.